 Il corpo umano è composto di unità elementari chiamate cellule che si dividono per produrre altre cellule quando il corpo ne ha bisogno, come quando una persona sta crescendo. Talvolta però si dividono anche se non dovrebbero. Ciò avviene quando le cellule ricevono un segnale sbagliato o se vi è un errore nel DNA. Le mutazioni genetiche possono essere spontanee e sono quelle che accadono nel tempo o ereditate. I geni passano dai genitori ai figli. Se alcune persone appartenenti alla famiglia hanno il cancro, è possibile che ci sia una mutazione nei geni della famiglia. Se si ha una forte familiarità per il cancro al seno, il medico potrebbe richiedere un test genetico per determinare se vi è una mutazione genetica che potrebbe aumentare la probabilità di sviluppare un cancro al seno.
Il corpo umano è composto di unità elementari chiamate cellule che si dividono per produrre altre cellule quando il corpo ne ha bisogno, come quando una persona sta crescendo. Talvolta però si dividono anche se non dovrebbero. Ciò avviene quando le cellule ricevono un segnale sbagliato o se vi è un errore nel DNA. Le mutazioni genetiche possono essere spontanee e sono quelle che accadono nel tempo o ereditate. I geni passano dai genitori ai figli. Se alcune persone appartenenti alla famiglia hanno il cancro, è possibile che ci sia una mutazione nei geni della famiglia. Se si ha una forte familiarità per il cancro al seno, il medico potrebbe richiedere un test genetico per determinare se vi è una mutazione genetica che potrebbe aumentare la probabilità di sviluppare un cancro al seno.
Se le cellule crescono incontrollatamente possono formare delle masse chiamate tumori. I tumori sono di due tipi, benigni e maligni. I tumori benigni sono delle masse di cellule inattive e non costituiscono un cancro. I tumori maligni si diffondono e danneggiano altri tessuti.
Se il disturbo è benigno
Molte donne di età compresa tra i 30 e i 50 anni mostrano segni di displasia mammaria, un’alterazione benigna dei tessuti del seno che non ha nulla a che vedere col tumore ma che può suscitare qualche preoccupazione al momento della diagnosi. Esistono diverse forme di displasia, la più comune delle quali è la malattia fibrocistica.
Nella displasia fibrocistica a piccole cisti, più frequente tra i 30 e i 40 anni, sono presenti cisti piccole, ripiene di liquido, più evidenti durante il periodo premestruale. Può essere presente dolore. Nella displasia a grosse cisti, più frequente nelle donne tra i 40 e i 50 anni, si osserva la presenza di una o più grandi cisti, di forma rotondeggiante, a contenuto liquido.
Il tumore benigno più frequente è, invece, il fibroadenoma che compare soprattutto tra i 25 e i 30 anni. Si presenta come un singolo nodulo, duro e molto mobile, generalmente doloroso.
I sintomi che accompagnano le displasie e i fibroadenomi sono:
• senso di tensione al seno;
• dolore della mammella;
• comparsa di noduli che la donna può “sentire” con la mano.
Se il disturbo è maligno
Il tumore maligno al seno è una malattia potenzialmente grave se non è individuata e curata per tempo. È dovuto alla moltiplicazione incontrollata di alcune cellule della ghiandola mammaria che si trasformano in cellule maligne.
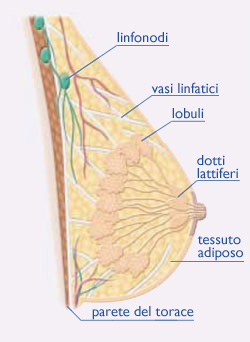
Ciò significa che hanno la capacità di staccarsi dal tessuto che le ha generate per invadere i tessuti circostanti e, col tempo, anche gli altri organi del corpo. In teoria si possono formare tumori da tutti i tipi di tessuti del seno, ma i più frequenti nascono dalle cellule ghiandolari (dai lobuli) o da quelle che formano la parete dei dotti.
Sintomi
In genere le forme iniziali di tumore del seno maligno non provocano dolore. Uno studio effettuato su quasi mille donne con dolore al seno ha dimostrato che solo lo 0,4 per cento di esse aveva una lesione maligna, mentre nel 12,3 per cento erano presenti lesioni benigne (come le cisti) e nel resto dei casi non vi era alcuna lesione.
Il dolore era provocato solo dalle naturali variazioni degli ormoni durante il ciclo.
Da cercare, invece, sono gli eventuali noduli palpabili o addirittura visibili. La metà dei casi di tumore del seno si presenta nel quadrante superiore esterno della mammella.
Importante segnalare al medico anche alterazioni del capezzolo (in fuori o in dentro), perdite da un capezzolo solo (se la perdita è bilaterale il più delle volte la causa è ormonale), cambiamenti della pelle (aspetto a buccia d’arancia localizzato) o della forma del seno.
La maggior parte dei tumori del seno, però, non dà segno di sé e si vede solo con la mammografia (nella donna giovane, tra i 30 e i 45 anni, con l’aiuto anche dell’ecografia essendo le mammelle più dense).
Tipologie
Sono due i tipi di tumore maligno del seno: le forme non invasive e quelle invasive.
Le forme non invasive:
carcinoma in situ (o intraepiteliale) duttale o lobulare
In situ – significa che il tumore è ancora contenuto dentro gli spazi ghiandolari, duttali e lobulari, della struttura mammaria e che, quindi, non può essersi disseminato e aver prodotto metastasi in altre parti del corpo.
Le forme invasive:
carcinoma infiltrante duttale o lobulare
Infiltrante – o invasivo – significa che il tumore ha superato il confine degli spazi ghiandolari della struttura mammaria (dotti e lobuli), e potenzialmente può essersi disseminato e aver prodotto metastasi in altre parti del corpo. In questo caso si deve procedere a valutare gli altri organi cominciando dai linfonodi ascellari.
Tumori maligni invasivi meno diffusi: carcinoma tubulare, mucinoso, cribriforme, papillare.
La classificazione istologica dei carcinomi infiltranti della mammella elenca 18 diversi tipi di tumore. Tubulare, mucinoso, cribriforme, papillare definiscono tipi tumorali non frequenti (2-4% circa ciascuno).
Stadiazione
La prognosi probabile e la scelta del trattamento oncologico si basano sulla stadiazione che significa misurazione della estensione del tumore nella mammella e negli altri organi sede di possibili metastasi; tra questi all’inizio i più importanti sono i linfonodi ascellari, asportati in parte (linfonodo sentinella) od in toto (linfoadenectomia) secondo le indicazioni del medico specialista.
L’anatomopatologo interviene nella stadiazione dopo l’asportazione del tumore e dei linfonodi con procedure standardizzate.
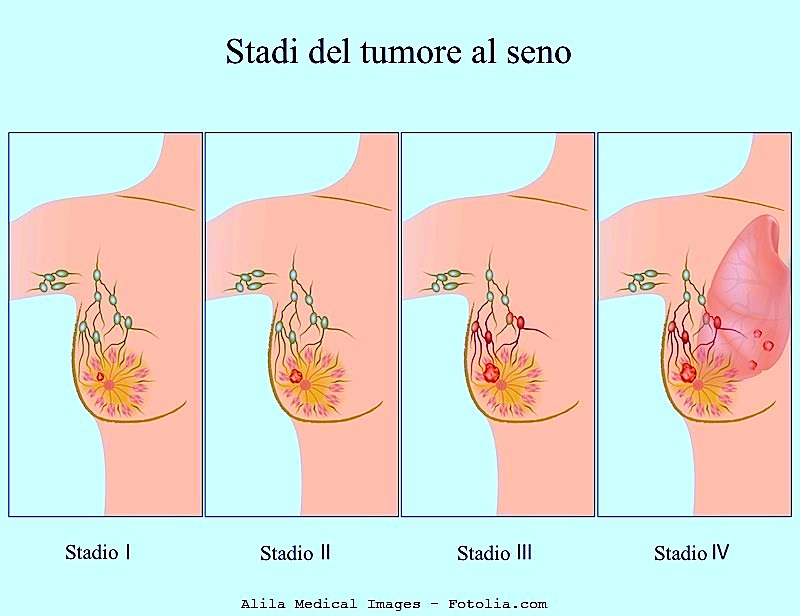
Il tumore del seno viene classificato in cinque stadi:
- Stadio 0: è chiamato anche carcinoma in situ ed è un tumore allo stadio primitivo. Può essere di due tipi:
-
- Carcinoma lobulare in situ: non è un tumore aggressivo ma può rappresentare un fattore di rischio per la formazione successiva di una lesione maligna.
- Carcinoma duttale in situ: colpisce le cellule dei dotti e aumenta il rischio di avere un cancro nello stesso seno.
- Stadio I: è un cancro in fase iniziale, con meno di 2 cm di diametro e senza coinvolgimento dei linfonodi.
- Stadio II: è un cancro in fase iniziale di meno di 2 cm di diametro che però ha già coinvolto i linfonodi sotto l’ascella; oppure è un tumore di più di 2 cm di diametro senza coinvolgimento dei linfonodi.
- Stadio III: è un tumore localmente avanzato, di dimensioni variabili, ma che ha coinvolto già anche i linfonodi sotto l’ascella, oppure che coinvolge i tessuti vicini al seno (per esempio la pelle).
- Stadio IV: è un cancro già metastatizzato che ha coinvolto altri organi al di fuori del seno.
Grado istologico
Talora codificato con G – definisce la probabile aggressività del carcinoma che viene valutata al microscopio dall’anatomopatologo ed esprime, in una scala crescente (G1,G2, G3), quanto le cellule del tumore si siano ormai diversificate da quelle della mammella normale. Più elevato è il grado maggiore è l’aggressività della malattia. Grado 1 significa che il tumore è ben differenziato, cresce lentamente ed ha una migliore prognosi; Grado 3 significa che il tumore è poco differenziato, cresce più rapidamente ed ha una prognosi peggiore. Grado 2 significa che il tumore ha caratteristiche e prognosi intermedie tra i gradi 1 e 3.
Invasione vascolare
L’invasione vascolare – talora definita anche come carcinosi endovasale – significa che le cellule tumorali sono entrate nei vasi ematici o linfatici circostanti il tumore. Questo comporta una maggiore propensione alla disseminazione (metastasi) soprattutto ai linfonodi ascellari, che comunque devono essere asportati in parte (linfonodo sentinella) od in toto (linfoadenectomia) – vedi – secondo le indicazioni del medico specialista che riceve questa diagnosi.
Recettori per estrogeni e recettori per progesterone
La crescita della maggior parte dei carcinomi della mammella è sostenuta dagli ormoni estrogeni e progestinici prodotti dall’ovaio e che agiscono tramite molecole chiamate recettori, presenti nelle cellule tumorali.
I recettori vengono dosati per accertare l’indicazione all’uso terapeutico di farmaci che inibiscono l’azione di questi ormoni. Il dosaggio dei recettori viene effettuato dall’anatomopatologo ed espresso in percentuale di cellule positive: maggiore è il numero, maggiore è la sensibilità del tumore al trattamento anti-ormonale.
Indice proliferativo
E’ una misura della proliferazione cellulare del tumore effettuata dall’anatomopatologo espressa in percentuale di cellule positive: maggiore è il numero, maggiore è la proliferazione cellulare.
Linfonodi ascellari: linfonodo sentinella e linfoadenectomia
Per la stadiazione, su cui si basa la previsione prognostica e la successiva scelta della terapia più appropriata, è indispensabile valutare lo stato dei linfonodi ascellari, poiché a questo livello si producono eventualmente le prime metastasi.
Il linfonodo (detto linfonodo sentinella perché è il primo ad essere eventualmente interessato dalle metastasi) od i linfonodi ascellari (linfoadenectomia parziale o totale) asportati dal chirurgo vengono studiati dall’anatomopatologo per verificare la presenza di metastasi, ma anche di identificare cellule tumorali singole o in piccoli gruppi (cosiddette cellule tumorali isolate) e le micrometastasi (sino a 2 mm) oltre che le metastasi.
Fattori di rischio
Va detto che molte donne malate di cancro, al di là del sesso, non hanno altri fattori di rischio e che la cosa più importante è puntare alla diagnosi precoce di un eventuale tumore consultando il proprio medico.
Ma quali sono i principali fattori di rischio?
- Età: il 78% dei casi colpisce donne che hanno più di 50 anni;
- Anamnesi famigliare (una storia famigliare o personale di tumore al seno, che significa avere almeno 3-4 casi di malattia, tipo madre, nonne e sorelle);
- Mutazioni a carico dei geni BRCA1/2;
- Storia personale di tumore della mammella, o altri tumori;
- Elevata densità della mammella in post menopausa;
- Prima gravidanza a termine tardiva (>30 anni);
- Non aver avuto figli (nulliparità);
- Non avere allattato;
- Menarca precoce;
- Menopausa tardiva;
- Uso recente di contraccettivi orali;
- Uso prolungato di Terapia Ormonale Sostitutiva (oltre i 5 anni);
- Obesità (postmenopausale);
- Dietetico – ambientale;
- Radiazioni (l’esposizione alle radiazioni ionizzanti in età del menarca aumenta il rischio di carcinoma alla mammella).
(Fonte: A.N.D.O.S. NAZIONALE ONLUS e AIRC)